La artrosis es más común de lo que creemos y, a menudo, se desarrolla de forma silenciosa. Hasta un 43% de la población la padece sin presentar síntomas, y en mujeres este porcentaje alcanza el 52%. Detectarla a tiempo y abordarla de manera adecuada puede marcar una gran diferencia en la calidad de vida.
Se trata de una enfermedad degenerativa de las articulaciones causada por el desgaste del cartílago, el tejido que recubre los extremos de los huesos. Sin embargo, no es solo un “desgaste natural” por la edad: en realidad, es un fallo en la reparación del cartílago. Cuando éste se deteriora, las articulaciones pierden su capacidad de amortiguación y protección, provocando dolor, rigidez, hinchazón y pérdida de movilidad, especialmente en rodillas, caderas, columna y manos.
Además, consideramos todas las condiciones asociadas que pueden influir en la artrosis, como problemas digestivos, cardiovasculares o metabólicos, y en mujeres, la osteoporosis. Este enfoque nos permite personalizar cada tratamiento según las necesidades de cada paciente.
En la medicina convencional, los tratamientos se centran en aliviar los síntomas mediante antiinflamatorios y condroprotectores. Estos últimos ayudan a frenar el deterioro articular, especialmente en manos y rodillas, aunque su efecto se observa de manera gradual.
Aquí tienes un resumen actualizado con estadísticas y resultados clínicos sobre la recuperación en lesiones óseas degenerativas (principalmente osteoartritis y lesiones subcondrales relacionadas) en adultos:
? 1. Osteoartritis y lesiones subcondrales (como Bone Marrow Lesions – BML)
- En 2019, la artrosis afectaba a 528 millones de personas en todo el mundo, con un aumento del 113 % desde 1990. Más del 50 % de mayores de 65 años presentan la enfermedad, siendo más frecuente en mujeres¹
- Las lesiones de médula ósea (BML) detectadas en resonancia magnética, están estrechamente ligadas a dolor, progresión de la artrosis y peor pronóstico funcional².
- En fases tempranas, se observa un remodelado óseo activo con porosidad aumentada, densidad reducida y pérdida ósea local. El ritmo de formación ósea puede superar los 3,5 µm/día*, unas 5 veces más rápido que en condiciones normales².
*La unidad µm/día significa:
-
µm → micrómetro, es decir, una millonésima parte de un metro (1 µm = 0,000001 m = 10⁻⁶ m).
-
/día → “por día”, o sea, que se mide un cambio o cantidad a lo largo de cada día.
? En conjunto, µm/día se usa para expresar una tasa de cambio o velocidad de crecimiento/desgaste.
Recuperación esperable y factores pronósticos
- Algunos estudios apuntan a que ciertas BML leves o reversibles pueden resolverse con tratamiento conservador (reposo, fisioterapia, osteopatía, reducción de carga) en pocas semanas o meses. No obstante, lesiones crónicas o irreversibles requieren intervenciones como subchondroplastia (SCP) o incluso artroplastia³. Aunque más adelante de este artículo veremos que en lesiones crónicas encontramos resultados con osteopatía.
- En rodillas con BML persistentes, la SCP ha demostrado ser segura y eficaz, logrando alivio sintomático en un alto porcentaje de casos con artrosis leve a moderada³.
⏱️ 2. Fracturas óseas degenerativas (osteoporóticas o por insuficiencia subcondral)
- Las fracturas relacionadas con degeneración (como en cadera, vértebras o muñeca) suelen curar entre 6 a 12 semanas con tratamiento conservador, y hasta meses o más de un año en casos graves o complicados4.
- En personas mayores, la recuperación es más lenta e incompleta debido a pérdida muscular, rigidez articular, mayor comorbilidad y riesgo de complicaciones por inmovilización5.
? Resumen de tiempo promedio de recuperación según tipo de lesión
| Tipo de lesión | Recuperación estimada |
|---|---|
| BML leve/insuficiencia subcondral reversible | Semanas a meses con osteopatía y manejo conservador |
| BML persistente con dolor articular | Puede requerir SCP o cirugía; alivio parcial en meses |
| Fracturas osteoporóticas simples | 6–12 semanas |
| Fracturas complejas o en mayores | Varias semanas a meses; trabajo osteopático prolongado |
? Claves para optimizar la recuperación
- Detección precoz mediante RM (resonancia magnética) para distinguir lesiones reversibles de irreversibles (como Fracturas por insuficiencia subcondral o necrosis avascular)6.
- Intervención conservadora temprana: limitar carga, fisioterapia dirigida, osteopatía, ejercicios de bajo impacto (como natación o bici suave), control del peso y nutrición adecuada (calcio, vitamina D). Se aconseja la visita a un nutricionista especializadol
- Terapia guiada en lesiones persistentes: subchondroplastia (SCP), infiltraciones, neuroablación, manejo del dolor, y en etapas avanzadas, prótesis de cadera o rodilla con diferentes resultados funcionales³ (muy variados añadimos nosotros).
✅ En resumen:
- La artrosis avanzada y las BML prolongadas no se curan por sí solas, pero sí pueden estabilizarse y ofrecer alivio significativo con un manejo adecuado.
- Las fracturas degenerativas tienen buen pronóstico si se trata rápido y se comienza rehabilitación adecuada, aunque en personas mayores puede ser parcial y lenta.
- La combinación de detección temprana, tratamientos conservadores y, cuando corresponde, intervenciones quirúrgicas, optimiza los resultados funcionales y retrasa la progresión de enfermedad.
¿Qué puede aportar la osteopatía en procesos degenerativos (artrosis)?
Ya conocemos qué es osteopatía, descrita en esta misma página web. Entonces, conociendo cómo aborda la osteopatía cualquier caso:
- entrevista para conocer el proceso y evolución;
- evaluación integral osteopática;
- pruebas especiales;
- propuesta de trabajo personalizado,
es representativo indicar la importancia del adecuado deslizamiento articular, en algunos casos visceral para abordar la respuesta nerviosa vegetativa (todo lo que enlentece y acelera el metabolismo), y la respuesta de los movimientos de los huesos de la cabeza y cara para abordar el sistema nervioso periférico (12 a 13 pares de nervios craneales).
De esta forma la osteopatía consigue devolver la información metabólica ya nombrada, a través de la regulación del tejido nervioso por el sistema circulatorio activado. Y existe evidencia científica al respecto.
En un artículo de junio de 2025 donde se evalúa si las manipulaciones musculoesqueléticas (MM), incluida la manipulación osteopática, son efectivas para mejorar la calidad de vida, la intensidad del dolor y la función en adultos mayores con trastornos musculoesqueléticos. Se incluyeron cinco ensayos controlados aleatorizados paralelos, con un tamaño muestral total de 676 participantes (41,6% mujeres con una edad media de 77,3 años), 34 con dolor crónico, 265 con dolor cervical y 377 con dolor lumbar7.
Este estudio muestra una limitación en cuanto a resultados, aunque no nos muestra cuáles fueron las evaluaciones y forma de tratamiento, aún así nos ofrecen algunas estadísticas muy positivas.
En otro artículo de 2020 nos habla sobre las evidencias que respaldan que la inmovilización del tejido óseo también puede desempeñar un papel en la condición de sensibilización periférica y central. En otras palabras, la restricción de la movilidad genera no solo consecuencias mecánicas, sino también neurológicas locales y centrales8.
En un estudio de 2021 sobre la inclusión de la osteopatía en el manejo del dolor crónico concluye que la osteopatía ofrece una opción de tratamiento basada en la evidencia para reducir los niveles de dolor9.
Y mucha más evidencia que desde aquí no queremos hacernos esclavos.
Para terminar esta exposición literaria nos basaremos en 1 caso clínico representativo de los procesos degenerativos óseos trabajados en este gabinete.
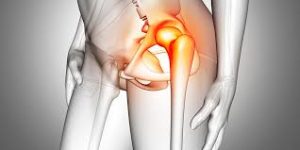
Figura 1
El caso (A.F.F.) funcionaria de 68 años que nos viene por un fuerte dolor en su cadera izquierda, (articulación coxo-femoral) (Figura 1)
Padece:
- Osteopenia (Figura 2), preambulo de la osteoporosis
- Aracnoiditis, (Figura 3) (la aracnoiditis es un proceso inflamatorio proliferativo no específico, que produce un espectro de cambios patológicos que comprometen, principalmente, los elementos intratecales y conduce a un proceso de enfermedad permanente capaz de causar dolor intratable y déficit neurológico)
- Esguince cervical
- Espondilitis anquilosante, (también llamada morbus Bechterew, mal de Bechterew-Strümpell-Marie, espondilitis reumática y espondilitis anquilopoyética; una enfermedad autoinmune reumática crónica con dolores y endurecimiento paulatino de las articulaciones)
- Doble hernia discal lumbar, (L2·L3 y L4·L5)
- Escoliosis lumbar
- Dismetría pélvica
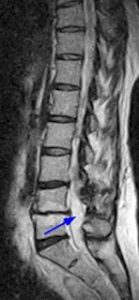
- Estenosis en el canal lumbar (Figura 4)
Además, ha sufrido una artrodesis (se trata de perforar dos o más vértebras para eliminar el movimiento entre ellas, en este caso, el cambio lumbo-sacro) (Figura 5)
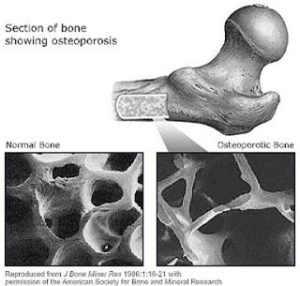
Osteopaenia (Figura 2)
Aracnoiditis (Figura 3)
Estenosis lumbar (Figura 4)
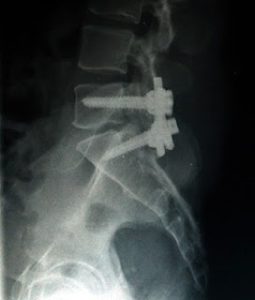
Artrodesis (Figura 5)
Y no queremos o no debemos hablar de otras patologías no mecánicas que padece nuestra visitante.
La cuestión es, cómo empezamos, o como nos dijo ella en la creación de esta historia:
-¿«Se puede hacer algo por mí?»
Nos gusta hacer una pregunta a todos nuestros visitantes:
-¿Por qué crees que ha sucedido todo esto?
ABORDAJE OSTEOPÁTICO
- Comenzamos con la pelvis, llave de movimiento de todo el cuerpo, junto a sus articulaciones coxo-femorales, (las caderas; Figura 1) Trabajamos su dismetría pélvica, en una sesión de intervención osteopática el 17 de noviembre.
- Ya en siguientes sesiones comenzamos con sus articulaciones coxo-femorales, (4 de Diciembre hasta 12 de Enero), durante 5 sesiones, con intervalos entre sesiones de 10 a 15 días.
- Ayudamos a regular información neurológica para el mantenimiento y disminución del dolor con una sesión de osteopatía craneal el 2 de Febrero.
- Hacemos un amplio trabajo de tejido blando y sistema nervioso parasimpático, especialmente en la cintura pélvica, durante varias semanas.
- Osteopatía sacrocraneal. Aquí desplegamos toda una sesión de liberación somatoemocional y técnicas de liberación miofascial, (22 de Junio)
Estuvimos trabajando hasta el 24 de Noviembre, cuando sufrió su última multi-intervención quirúrgica donde le cambiaron y recompusieron la estación del generador neuromuscular. Llevaba implantado un generador neuroestimulador para regular los prolapsos de dolor, que debido al cambio efectuado en nuestro trabajo un año después, tuvieron que regular.
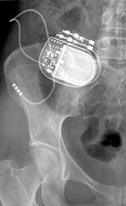
Nos vimos obligados a intervenir sobre sus pares craneales en una sesión de osteopatía craneal.
La mejoría fue más que espectacular, especialmente, porque su calidad de vida aumentó significativamente.
Como siempre apuntamos, si cualquier caso que se vea identificado y lleve un control médico, no deje de explicarle el tipo de trabajo que se le realiza con osteopatía, es conveniente que su médico lleve un control en la evolución de su caso.
José Enrique García G. Osteópta Normativa Europea CEN-EN 16686:2015 Máster en Osteopatía bajo Evidencia Científica y Práctica Clínica
DOCUMENTACIÓN
- Artrosis. Organización Mundial de la Salud. Centro de Prensa. 14 de julio de 2023. https://www.who.int/es/news-room/fact-sheets/detail/osteoarthritis?utm_source=chatgpt.com
- Remodelación ósea en la osteoartritis: aspectos biológicos y radiológicos. Luka Dudaric; Ivo Dumic-Cule; Eugen Divjak; Tomislav Cengic; Boris Brkljacic; Gordana Ivanac. 7 de septiembre de 2023. PMC10537088
- La subcondroplastia® (SCP) proporciona resolución de los síntomas y mejoras funcionales en la osteoartritis de rodilla de leve a moderada con lesiones persistentes en la médula ósea: resultados de seguimiento de 12 meses de un ensayo clínico prospectivo abierto multicéntrico. Berardo Di Matteo; Giuseppe Anzillotti; Elizaveta Kon, Pietro Conte, Peter Angele; Pieter Emans; Joan Minguell-Monyart; Jennifer Woodell- May; Miguel CorreaTapia. Sage Journals. Volumen 16 Número 2. Junio de 2025. https://doi.org/10.1177/19476035241264011
- ¿Cuánto tardan en curarse los huesos?. Sobo & Sobo Personal InjuryAttorneys. https://sobolaw.com/es/personal-injury/how-long-does-it-take-bones-to-heal/?
- Edad y salud: lesiones de músculos, huesos y otros tejidos. Manujal Merck. https://www.merckmanuals.com/es-us/hogar/multimedia/table/edad-y-salud-lesiones-de-m%C3%BAsculos-huesos-y-otros-tejidos
- Bone marrow lesions related to bone marrow edema syndromes and osteonecrosis. Gad Shabshin; Nogah Shabshin. Volume 54, pages 324–331. 2025. https://link.springer.com/article/10.1007/s00132-025-04640-9
- Eficacia y seguridad de las manipulaciones musculoesqueléticas en la población anciana con trastornos musculoesqueléticos: una revisión sistemática. Donatella Bagagiolo; Michela Persiani; Luca Cicchitti; Luca Vismara; Irene Bruini; Alessandro Mauro; Francesca Buffone. 2025. https://pubmed.ncbi.nlm.nih.gov/40578898/#:~:text=ID%20de%20PMC%3A-,PMC12207115,-DOI%3A%2010.1136
- La disfunción intraósea desde la perspectiva osteopática: mecanismos que afectan al tejido óseo. Eduardo Bicalho. 2020. https://pmc.ncbi.nlm.nih.gov/articles/PMC7039361/
- Apoyo a la inclusión del tratamiento manipulativo osteopático en las pautas de manejo del dolor crónico: una revisión narrativa.


